En vieillissant, les gens tombent de plus en plus souvent, causant des fractures osseuses sans dommage extérieur majeur. Ces fractures sont dites de fragilité et correspondent aux premiers signes d’ostéoporose (perte osseuse). Au Centre Hospitalier du Haut-Valais (SZO), les patients de plus de 50 ans présentant une fracture de fragilité de la cuisse sont systématiquement examinés afin de détecter une éventuelle ostéoporose.
En Suisse, ce sont près de 400’000 personnes souffrant d’ostéoporose. Après 50 ans, une femme sur deux et un homme sur cinq risquent de souffrir d’une fracture de fragilité causée par une perte osseuse. “Actuellement, 20% de la population valaisanne a plus de 65 ans et 5,5% en a plus de 80. En 2025, on estime qu’environ 100’000 personnes en Suisse devront être traitées pour une fracture de fragilité”, explique le Dr Thomas Beck, médecin-chef et chef de la Clinique Chirurgie du SZO. En raison du nombre croissant de personnes âgées, l’ostéoporose va à l’avenir devenir un défi majeur pour le système de santé.
Risque accru dès 40
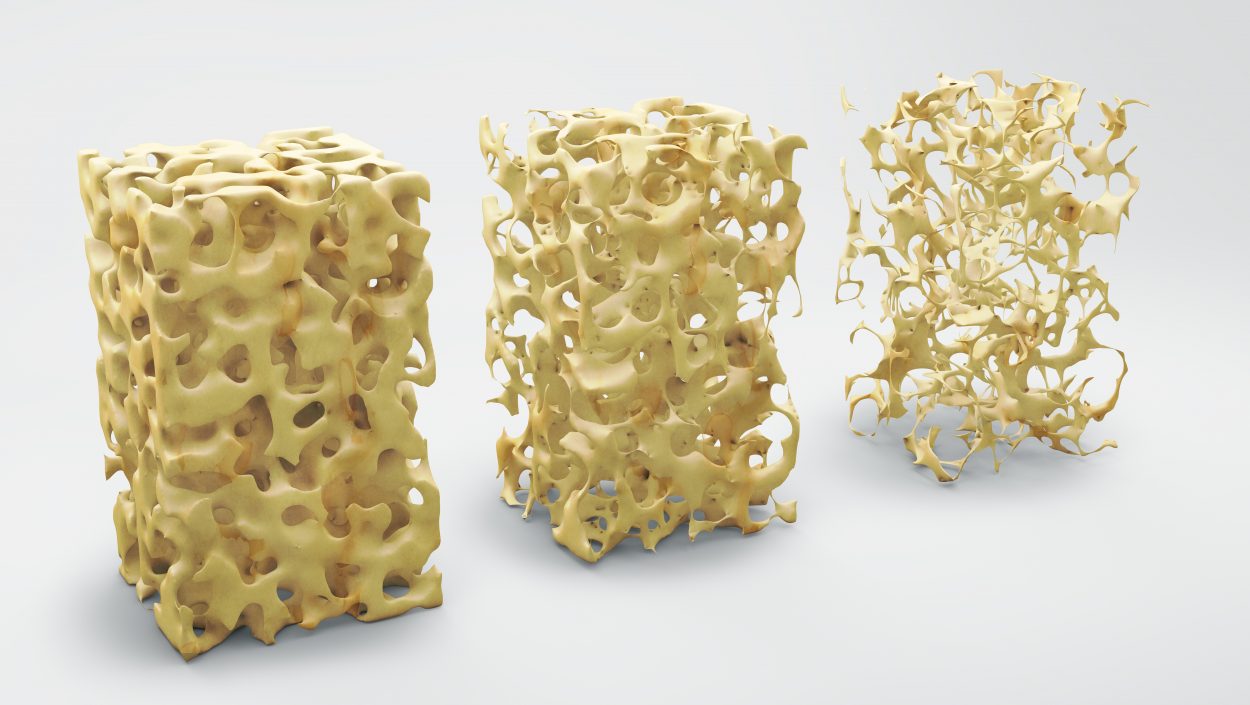
L’ostéoporose est une maladie progressive affectant le squelette et causant une décomposition de la substance osseuse. “Le métabolisme osseux est une interaction constante de la formation et de la dégradation des os”, explique l’expert de façon impressionnante. “Jusqu’à 25 ans, la formation osseuse prédomine. Au cours des dix années suivantes, il y a un équilibre entre la formation et la dégradation des os. Cependant, à partir de 40 ans, la fragilisation osseuse prend le devant. Chez les femmes, ce processus est accéléré en raison de la ménopause. Dès 60 ans, on parle alors d’une perte osseuse régulière : les os deviennent poreux, instables et cassants”.
Cause essentiellement inconnue
“Dans 95 % des cas, la cause d’une ostéoporose dite primaire est inconnue. Dans les 5% restants (ostéoporose dite secondaire), ce trouble est le résultat d’autres affections, notamment les maladies rhumatologiques, les maladies inflammatoires de l’intestin, le diabète ou les tumeurs osseuses malignes. L’ostéoporose secondaire peut également se produire à la suite d’un traitement médicamenteux, tel qu’une thérapie à long terme à la cortisone, de médicaments pour éliminer le système immunitaire, pour traiter le cancer du sein, de la prostate et de la lymphe, de médicaments antiépileptiques ou des antidépresseurs”.
Comment combattre l’ostéoporose ?
L’ostéoporose peut être favorisée par des facteurs influençables ou non. Les facteurs non influençables comprennent :

Médecin-chef et chef de la Clinique Chirurgie du SZO
- le genre féminin
- l’âge croissant
- des antécédents familiaux d’ostéoporose
- des maladies secondaires
- la prise de médicaments
- des fractures de fragilité antérieures.
Les facteurs influençables sont, quant à eux :
- le manque d’activité physique
- une carence en calcium, vitamine D ou hormones (œstrogènes)
- une consommation excessive d’alcool et de nicotine
- la malnutrition, les troubles alimentaires
- l’insuffisance pondérale
Une fracture de fragilité : un signe sérieux
Sans symptômes, l’ostéoporose passe longtemps inaperçue. Le patient n’a donc aucune raison de se rendre chez son médecin traitant pour un éventuel dépistage.
“Dans de nombreux cas, une fracture de fragilité – due à une chute – est la manifestation initiale de l’ostéoporose. Il s’agit de fractures osseuses qui se produisent avec peu ou pas de force extérieure, comme une simple chute dans l’environnement domestique”. Souvent, une telle fracture se produit dans la partie supérieure de la cuisse (col du fémur), dans le bassin, la colonne vertébrale, le poignet ou l’épaule. Ces fractures nécessitent généralement une hospitalisation, voire même une intervention chirurgicale.
Les conséquences à long terme de ces fractures peuvent entraîner des douleurs chroniques, une activité et une mobilité limitées, ce qui affecte considérablement la qualité de vie. “En outre, toute fracture de fragilité augmente le risque de nouvelles fractures dites secondaires. Il est impératif de les prévenir par un traitement adéquat”, précise le Dr Beck. Ainsi, il est important de prévenir les chutes, d’une part en éliminant les risques, tels que les rebords et les bords de tapis, et d’autre part, en portant de bonnes chaussures, en améliorant l’éclairage ou en utilisant des aides visuelles adaptées.
Cet article vous intéresse ? Lisez également : Les chutes chez les seniors : conseils et prévention














Ajouter un commentaire