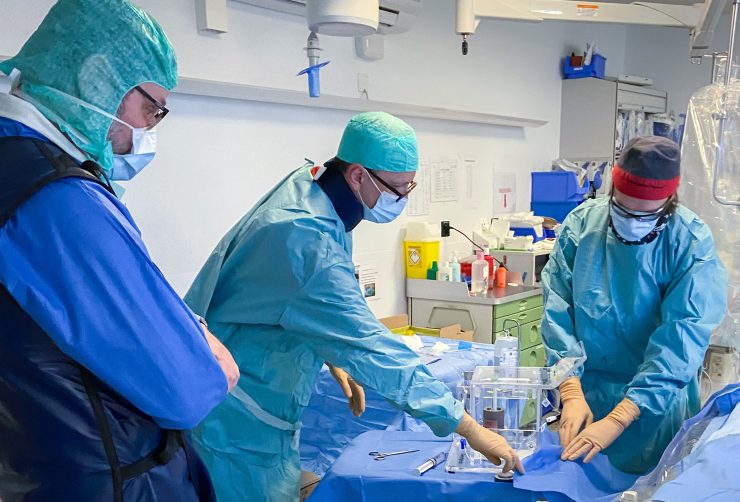
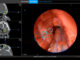
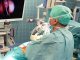
Das Spital Sitten setzte in diesem Frühling erstmals eine Selektive intraarterielle Radiotherapie (SIRT) oder «Radioembolisation» gegen bösartige Lebertumoren ein. Es handelt sich um eine neue und innovative Behandlung, bei der radioaktive Partikel über die Arterien direkt in den Tumor injiziert werden.

«Diese Methode der lokalen Entfernung wird namentlich bei primären Lebertumoren in fortgeschrittenem Stadium eingesetzt. Sie hat weniger Nebenwirkungen als die klassischen Behandlungen», erklärt Dr. Christophe Constantin, Abteilungsleiter Chefarzt diagnostisches & interventionelles bildgebendes Verfahren des Spitalzentrums des französischsprachigen Wallis (CHVR).

Der Behandlung erfordert eine multidisziplinäre Arbeit und eine enge Zusammenarbeit mit den Abteilungen Radiologie und Nuklearmedizin sowie die Medizinphysikerin. Die Untersuchung verläuft in zwei zeitlich voneinander getrennten Phasen. «Jede Behandlung ist individuell angepasst. Während der Vorbereitung wird die Therapieradioaktivität präzis berechnet, um den optimalen Nutzen zu erzielen», erläutert Dr. Yolande Petegnief, Medizinphysikerin und Verantwortliche des Strahlenschutzes im Spital Wallis.

«Dieses neue therapeutische Verfahren erforderte vor den ersten Versorgungen eine intensive Vorbereitung und Schulung der verschiedenen multidisziplinären Teams», betont Valentin Roessli, Radiologiefachmann (MTRA), Leiter MTRA der Abteilungen für Radiologie, Radio-Onkologie und Nuklearmedizin des CHVR. «Der Einsatz all dieser Gesundheitsfachpersonen ermöglicht uns, den Walliser Patientinnen und Patienten direkt im Kanton, hier im Spital Sitten, eine geeignete Versorgung anzubieten.»
Planungsphase sechs Tage vor der Behandlung

Mit einer ersten Untersuchung zur angiografischen Planung und mit einer Simulation kann die Machbarkeit der Behandlung evaluiert werden. Für diese Untersuchung wird im Labor ein radioaktives Produkt mit schwacher Wirkung (Tc-99m MAA) vorbereitet und vom Nuklearmediziner während der Angiografie injiziert. «Anschliessend setzen wir eine Hybrid-Bildgebung (SPECT-CT) ein, um 3D-Daten zu akquirieren und allfällige Kontraindikationen und die geeignete Verteilung des Tracers in der zu behandelnden Zone zu evaluieren», erklärt Steven Carrupt, MTRA und Stationsleiter in der Abteilung Nuklearmedizin des CHVR. «Aufgrund dieser Daten wird über die Machbarkeit der Behandlung entschieden.»
Kontrollierte Radioaktivität gegen die Tumoren

«Die eigentliche Behandlung erfolgt rund zehn Tage später. Unter denselben Bedingungen wie bei der Planung werden in der radioaktiven Substanz Yttrium-90 (Y-90) getränkte Mikrobläschen injiziert», präzisiert Dr. Vincent Soubeyran, Leitender Arzt in der Abteilung Nuklearmedizin. Für die Verabreichung von Y-90 wird ein besonderer Behälter aus Plexiglas benutzt. Dieser ist für einen optimalen Strahlenschutz der verschiedenen Operateure notwendig. Ein betriebsbereiter Dosimeter (Gerät zur Messung der radioaktiven Strahlung für eine Kontrolle des Personals) auf dem Behälter ermöglicht eine laufende Übersicht über die ausgegebenen Dosen, bietet eine zusätzliche Sicherheit und verhindert potenzielle Probleme.
Das Produkt wird im Angiografieraum vom Nuklearmediziner injiziert. Nach der Behandlung wird mit einem bildgebenden Verfahren mittels PET-CT die richtige Verteilung des Tracers überprüft. Gleichzeitig werden die an den Tumor abgegebenen Dosen berechnet. Der Patient kann im Verlauf des Tages nach Hause zurückkehren.
«Die Technik ist dieselbe wie bei der standardmässigen Chemoembolisation, die von unseren intervenierenden Ärzten regelmässig eingesetzt wird», fasst Dr. Constantin zusammen. «Der einzige Unterschied besteht darin, dass sich der Nuklearmediziner zu den Ärzten im Saal begibt, um anstelle einer Chemotherapie das radioaktive Produkt zu injizieren.»
Die Radiologiefachpersonen im Zentrum der Intervention
Die Radiologiefachpersonen spielen bei dieser multidisziplinären Versorgung eine zentrale Rolle. «Ihre Aufgabe im Angiografieraum besteht in der Betreuung des Patienten, damit der Arzt seinen Katheter in einer Leberarterie möglichst nahe am Tumor platzieren kann, so dass das radioaktive Produkt an der richtigen Stelle injiziert wird», betont Julien Seiler, MTRA und Bezugsperson Modalität in der Abteilung Radiologie von Sitten.

«Vorher bereiten die MTRA den Saal für den Einsatz der radioaktiven Produkte vor und schützen namentlich den Boden, um jegliche Kontamination des Raums zu verhindern.
Vor und während der Untersuchung sorgen sie für die Beruhigung des Patienten, wenn dieser Angst oder Schmerzen hat. Sie liefern den Ärzten während der Intervention auch das notwendige Material und realisieren qualitativ hochstehende radiologische Bilder.»
Schliesslich sorgen die MTRA für das richtige Verhalten aller Beteiligten, um eine Kontamination mit den radioaktiven Produkten zu verhindern. Am Schluss der Untersuchung kontrollieren sie den Raum und alle Personen, die möglicherweise mit dem radioaktiven Produkt in Kontakt standen. Danach begleiten sie den Patienten wieder zurück in die Tagesklinik, wo er während vier Stunden überwacht wird, bevor er wieder nach Hause zurückkehrt.
Bis heute konnten drei Patienten von dieser Behandlung profitieren. In Zukunft sollten rund zwanzig Patientinnen und Patienten pro Jahr behandelt werden.